El sistema nervioso humano es
responsable de mandar, de recibir, y de controlar todos impulsos de
nervio o señales. Estas señales eléctricas y químicas son requeridas
para organizar todo que hacemos – desde el pensamiento acerca de un
problema, digerir una comida, tirar una pelota de béisbol, hasta sudar
cuándo hace calor. Anatómicamente, el sistema nervioso ésta dividida en
dos secciones principales: el sistema
Nervioso central
(CNS) y el sistema nervioso periférico (PNS). El CNS, el
procesador principal de información, incluye el cerebro y la médula
espinal. El PNS implica esas partes del sistema nervioso fuera del
cerebro y la médula espinal, y conecta el CNS a los órganos del cuerpo y
extremidades. El PNS es responsable de ejecutar las órdenes publicadas
por el CNS y de retransmitir información del cuerpo y el mundo exterior
hacia el cerebro y la médula espinal.
El sistema nervioso tiene también
dos divisiones funcionales: la somática y los sistemas nerviosos
autonómicos. Estos sistemas son localizados predominantemente dentro del
PNS. El sistema nervioso somático es implicado en el control de
actividades en su mayor parte voluntarias, tal como mover el pie al
ritmo de la música. El sistema nervioso autonómico (ANS) conecta el CNS
a los órganos y glándulas internos del cuerpo y es implicado a regular
las funciones involuntarias tales como latido del corazón. El CNS tiene
dos subdivisiones: el simpático y los sistemas parasimpáticos. El
sistema nervioso simpático moviliza energía y recursos durante tiempos
del estrés y de énfasis, mientras el parasimpático conserva energía y
recursos durante estados relajados.
Puede sonar confundiendo tener
tantas divisiones diferentes en el sistema nervioso, cada un llamado
"sistema". El punto principal es recordar que el sistema nervioso tiene
las divisiones basadas su localidad (CNS y PNS) y en su función
(somática y autonómico). Los sistemas simpáticos y parasimpáticos forman
parte del CNS.
Como notado, el CNS es formado por
cerebro y la médula espinal, cuales son conectados. La médula espinal
contiene un grupo de nervios que se extienden del cerebro hacia abajo la
espalda y sirven como un cable de comunicaciones que retransmite
información a y del cerebro y el resto del cuerpo. Este esta encerrado
en un serie de membranas llamadas meninges (cuando ellos llegan a ser
infectados, la condición es llamada meningitis). La membrana conectada
directamente a la médula espinal- la madre de pía- contiene el
suministro de sangre de la cuerda. Rodeando la madre de pía esta un
líquido llamado líquido de cerebroespinal (CSF), que actúa para
almohadillar la médula espinal. El CSF es contenido por una segunda
membrana – la arachnoid. La última y la membrana exterior, la madre
dura, es dura y fibrosa.
TUNEL HUESUDO
Aunque sea una parte crítica del
sistema nervioso, la médula espinal es relativamente pequeña (acerca de
18 pulgadas de largo y del ancho del dedo meñique) y bastante frágil.
Para prevenir que sea dañada fácilmente, se refugia dentro de un túnel
huesudo llamado el canal espinal o vertebral. Veintinueve vértebras o
huesos traseros amontonados encima uno al otro para formar la espina
dorsal o columna vertebral. Cada una de estas raras vértebras tiene un
hoyo en ella. Cuándo los huesos son amontonados encima uno de otro, el
foramen vertebral [apertura, orificio, o pasaje corto] de cada uno forma
fila para formar el canal vertebral o espinal por donde la médula
espinal corre. Cuándo amontonado, los espacios forman un túnel que
protege la médula espinal. A causa de todo el doblar y el levantar que
la espalda de las personas debe hacer, cada vértebra es almohadillada de
la próxima por un disco esponjoso cartilaginoso que actúa como un
amortiguador. Los ligamentos conectan las vértebras una a la otra para
que los huesos de la espina dorsal puedan quedarse apropiadamente
alineados y se muevan de manera coordinada.
VERTEBRA & PERFIL DE la COLUMNA VERTEBRAL
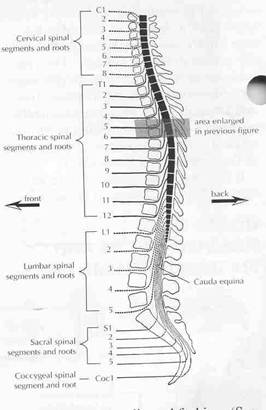
La espina dorsal tiene cuatro
secciones principales. Los primeros siete huesos, las vértebras
cervicales, hacen el cuello. Las próximo 12, las vértebras torácicas, se
extienden a acerca de la cintura (cada una de las 12 costillas son
conectadas a una vértebra torácica en la espalda). En el área inferior
de la espalda hay cinco vértebras lumbares. Debajo de éstas esta el
sacro, un hueso plano de forma de V (hecho de cinco vértebras fundidas)
cual ancla la espina dorsal a los huesos del pelvis o la cadera. Al
final de estas cuatro secciones principales ésta una pequeña rabadilla,
el cóccix, hecho también de vértebras fundidas.
SISTEMA CONTROLADO
En cada nivel vertebral, nervios
espinales se proyectan de los lados izquierdos y derechos de la médula
espinal a cada parte del cuerpo por aperturas en la columna vertebral.
En cada nivel, los nervios espinales se separan desde ambos lados de la
médula espinal para suministrar innervaciones [la distribución de
nervios] al cuerpo entero. Hay 31 pares de nervios espinales en total.
Cada par proporciona innervaciones a la izquierda y la derecha de un
segmento del cuerpo. Como las vértebras, los nervios espinales son
denominados según el nivel: 8 nervios espinales cervicales, 12 torácico,
5 lumbar, 5 sacra, y 1 coccígea. Porque la médula espinal es más corta
que la espina dorsal (terminando encima de la rabadilla), los nervios
espinales lumbar, sacra, y coccígea desarrollan extensiones largas para
salir al nivel correspondiente de la columna vertebral. Estas
extensiones espinales de nervio se distinguen en su apariencia y son
llamados colectivamente la cauda equina (en latín "cola de caballo").
Porque de la médula espinal termina encima de la rabadilla, las
extensiones largas de la cauda equina son requeridas para alcanzar los
segmentos más bajos de la espina
dorsal.
PERFIL DE la MEDULA ESPINAL EN la COLUMNA VERTEBRAL
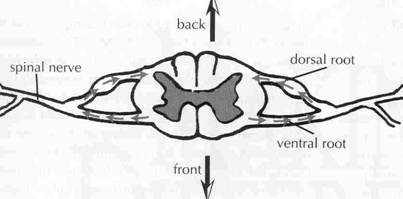
Cada nervio espinal es conectado a
la cuerda por estructuras llamadas raíces dorsales y ventrales. En cada
lado, una raíz dorsal que lleva información sensoria al CNS y una raíz
ventral que trae información motriz del CNS se conectan para formar un
nervio espinal. Las raíces ventrales que salen de la cuerda contienen
fibras motoras (perteneciendo al movimiento); mientras, las raíces
dorsales que entra la cuerda contienen fibras sensoriales (perteneciendo
al sentimiento). Estas raíces espinales marcan el principio del PNS. En
cada nivel, una ventral y una raíz dorsal en cada lado del cuerpo se
reúnen formando un nervio espinal. Cada nervio espinal entonces se
divide repetidamente como las ramas de un árbol hasta que el cuerpo
entero sea inervado.
SECCION TRANSVERSAL DE la MEDULA ESPINAL
Los nervios dentro de la médula
espinal implicados en el control del movimiento son llamados las
neuronas motrices superiores (UMNs), mientras que los nervios que salen
de la médula espinal para conectar se a los músculos son llamados las
neuronas motrices inferiores (LMNs). Cada "nervio" en el cuerpo no es
solo un nervio sino una colección de muchas neuronas o neuronas
individuales sensorias y motrices. Hay muchos tipos diferentes de
neuronas con muchas formas y estructuras diferentes.
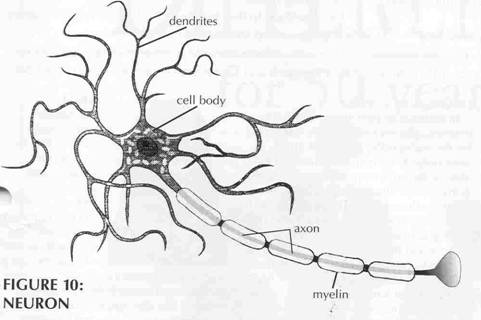
La neurona típica tiene tres
regiones principales: el cuerpo celular, las dendritas, y un axon. El
cuerpo celular es el centro metabólico o industrial de la neurona. Es
responsable por la fabricación de alimentos nutritivos y de las
estructuras necesarias para que la neurona pueda vivir y funcionar. Las
dendritas son extensiones tubulares finas que se irradian del cuerpo
celular como antenas y son los receptores mayores para recibir
información de otras células. El axon (llamó también fibra nerviosa) es
un tallo largo que se extiende lejos del cuerpo celular. Este conduce
señales neuronales de la neurona a objetivos distantes en el cuerpo, tal
como los músculos, los órganos, u otros nervios. Las señales neuronales
son transmitidas de una célula a otra en llamado sinapsis.
La mayoría de las neuronas más
grande utilizan una insolación especial llamada mielina para incrementar
la conducción nerviosa por el largo axon. La mielina es un forro que
rodea el axon de muchos nervios. Esta vaina de mielina ayuda a que los
nervios conduzcan sus impulsos y es requerida para su función apropiada.
Esta vaina envuelve el axon para prevenir merma de señal y para aumentar
la velocidad y la eficiencia con que la señal es transmitida. Porque la
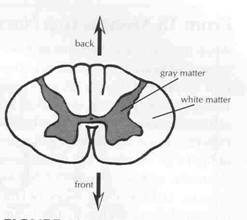
mielina es blanca, la médula espinal aparece en dos-tonos de colores
cuando es cortada a la mitad (la sección transversal). La materia gris,
se mira como una mariposa, se encuentra en el centro de la cuerda y
contiene los grupos de cuerpo celular. La materia blanca rodea la
materia gris y contiene el bulto de axones forrado con la mielina. Las
células especializadas llamadas oligodendrocitos y las células de
Schwann forman la mielina. Ambos son tipos de glias.
MATERIA GRIS & BLANCA
Otra clase de células llamadas
glias (del griego "pegamento"), o las células gliales, son células de
nervio auxiliadoras encontradas entre las neuronas y los vasos
sanguíneos que suministran el sistema nervioso; estas sobrepasan las
neuronas por lo menos de diez a uno. Aunque ellas no generan señales
eléctricas como las neuronas, la glia proporciona apoyo mecánico
importante para neuronas y sostiene otras funciones esenciales también.
Además de proporcionar mielina para
neuronas, la glía puede suministrar nutrientes a las neuronas para poder
indicar y dirigir el crecimiento del axon, también esta mantiene el
equilibrio químico en el ambiente que rodea las neuronas, y limpia
escombros después de la muerte o de lesiones neuronales. La célula glial
principal en el PNS es la célula de Schwann, y la glia principal en el
CNS son los oligodendrocitos y el astrositos. Daño o enfermedad a o las
neuronas o la glia puede tener como resultado una pérdida de la función
en humanos.
COMO EMPIEZA LA PARALISIS
SCI puede resultar por daño a la
columna vertebral o a la médula espinal. La mayoría de SCIs ocurren
cuándo hay trauma o lesión a la columna vertebral causando fractura de
huesos o desgarramiento de ligamentos. Cualquiera puede tener como
resultado un desplazamiento de los huesos de la espina dorsal, que puede
llevar en cambio a SCI. El desplazamiento del hueso puede causar
hematoma (contusión), pellizco (la compresión), estiramiento
(distracción), o alguna combinación de éstos en la médula espinal.
En casos raros, lesión a la columna
vertebral resulta en un corte o la penetración de la médula espinal.
SCIs (lesión a la medula espinal) penetrante ocurre a menudo debido a
herida de bala o puñalada cual no daña las vértebras circundantes. SCI
puede ser causado también por isquemia, disminución o la pérdida del
riego sanguíneo a la cuerda. Esto puede suceder a consecuencia de
enfermedad, o de ciertos procedimientos quirúrgicos, especialmente esos
implicados con el pinchar de la aorta. Afortunadamente, SCI de la
cirugía es muy raro.
Porque las causas de SCI varían
mucho, dos lesiones no son exactamente semejantes. Sin embargo, la forma
de la parálisis resultante es la misma: la muerte de neuronas, la
desconexión y pérdida del forro de mielina en el axon. Gracias a
investigaciones, los científicos pueden describir generalmente la
patología (las desviaciones de la anatomía normal) y patofisiología (los
procesos anormales, biológicos y químicos) responsable de estos cambios,
aunque ellos todavía no sean entendidos completamente.
En este tiempo de lesión, las
neuronas, las glias, y los vasos sanguíneos en la zona lesionada sufre
un daño mecánico inicial. Siguiente a esta lesión "primaria", varios
mecanismos se activan. Esto resulta en daños adicionales, llamado lesión
"secundaria", cual es responsable por el déficit en la función en las
personas con SCI comparado con el trauma inicial.
La progresión de la lesión
secundaria puede variar dependiendo en la severidad del trauma inicial.
Típicamente, después de un trauma moderadamente severo, la lesión
secundaria comienza dentro de 30 minutos con hemorragia o sangrando en
la materia gris central de la médula espinal. Sobre el curso de varias
horas, esta hemorragia se expande para incluir la materia blanca a su
alrededor. Dentro de dos horas de la lesión, una reducción significativa
del riego sanguíneo (isquemia) ocurre en ésta región. Dentro de seis
horas, edema (hinchazón) es visible en el área. El edema, la hemorragia,
y la isquemia tienen como resultado en la disminución del suministro de
oxígeno (hipoxia) en esa región de la médula espinal, que lleva a la
muerte (necrosis) del tejido local.
También acerca de dos horas después
de la herida, las células incitantes empiezan su invasión. Estas células
del sistema inmunológico nos protegen de enfermedad e infección matando
bacterias perjudiciales en nuestro cuerpo y quitando los desechos y los
escombros. Por la cuarta hora, algunos de estas células incitantes
comienzan a matar los nervios dañados en la médula espinal.
Todos los acontecimientos descritos
arriba concluyen con daños de nervios adicionales en la médula espinal.
Si el trauma inicial es severo, el proceso de la lesión-secundaria puede
comenzar inmediatamente, y la zona entera lesionada puede llenarse de
tejido muerto o necrótico dentro de 48 horas. Sin embargo, las células
de sistema inmunológico limpian finalmente el área quitando todo el
tejido muerto. Varias semanas después del trauma inicial, sólo queda una
cavidad y/o tejido de cicatriz en el sitio lesionado. Sin embargo, aún
en las lesiones más severas, las neuronas sobreviven transversalmente al
sitio lesionado a lo largo del perímetro de la médula espinal. Aunque
estas neuronas estén intactas, han sido dañadas, perdieron la vaina de
mielina, y su función.
CLASIFICACION de la LESON
Cada SCI es diferente, y cada una
se describe por su tipo ("completa" o "incompleta") y en niveles. En
general, "completa" significa que no hay movimiento voluntario o
sensación existe debajo del nivel lesionado. Alguna sensación o el
movimiento voluntario existente es una lesión "incompleta". Un neurólogo
inglés, Dr. Frankel, desarrolló un sistema más detallado en la
clasificación de la función neurológica. La Asociación Americana de
Lesiones a la Espina Dorsal (ASIA) refinó subsiguientemente esta escala,
que gradúa las lesiones desde el grado "A" (una lesión completa) hasta
el "E" (recuperación). La Sociedad Médica Internacional de Paraplejia
(IMSOP) adoptó la Escala refinada de Deterioro de ASIA, la cual es ahora
el estándar internacional para la clasificación de la función
neurológica.
ESCALA de IMPEDIMENTO de ASIA
ASIA e IMSOP han desarrollado
también las clasificaciones estandardizadas para niveles de SCI. Según
estos estándares, el nivel neurológico de lesión se define como "el más
caudal (el más bajo) segmento de la médula espinal con la función
normal, sensoria y motriz en ambos lados del cuerpo". La manera genérica
en que se describe el nivel lesionado es por las clasificaciones
"cuadriplegía o tetraplegia," refiriéndose a lesiones a las regiones
cervicales, y "paraplejia," refiriéndose a lesiones a las regiones
torácica, lumbar o sacra.
En general, después de que SCI los
nervios encima del nivel lesionado continúan trabajando normalmente;
ésos debajo están impedidos. Consecuentemente, las partes del cuerpo
inervadas por los nervios debajo del nivel lesionado no funcionan de
manera usual. De hecho, algunas partes no operarán jamás.
Porque la médula espinal se conecta
con todos los nervios del cuerpo, su daño puede alterar cada sistema.
Además de afectar la habilidad de persona poder sentir o moverse, SCI
puede afectar la piel, la respiración, la vejiga, los intestinos, la
función sexual, y los fenómenos subconscientemente controlados como la
presión sanguínea y el sudar.
Más temprano, se explicó que los
nervios de médula espinal que controlan el movimiento son llamados las
neuronas-motriz superiores (UMNs); nervios que salen de la médula
espinal para conectarse con músculos son las neuronas-motriz inferiores
(LMNs). Más específicamente, axones del cuerpo celular de las neuronas
en el cerebro corre dentro de la materia blanca de la médula espinal
para conectarse con los cuerpos de neuronas específicas (las neuronas
motrices) en la materia gris. Los axones de éstas neuronas motoras salen
de la cuerda para hacer las conexiones con los músculos en el cuerpo.
UMNs, cual se origina en el cerebro, regula y controla el movimiento
estimulado por LMNs, los nervios que se originan en la médula espinal.
En una lesión de UMN, el control
por el cerebro ya no existe porque los mensajes del cerebro son cortados
en el punto de SCI. Por lo tanto, LMNs reacciona sin el límite o la
inhibición, causando las contracciones incontrolables de músculo. Esto
es llamado espasticidad, y una lesión de UMN es dicha tener como
resultado la parálisis "espástica". Por otro lado, las lesiones de LMN
causan que una parálisis "flácida" porque los músculos de los miembros
han sido desconectados de nervios que los suministran. Esta falta de
innervación causa que los músculos se conviertan flácidos o cojeen. Los
espasmos musculares pueden ser "alternos" (produciendo para retorcer o
sacudir) o "sostenidos" (causando rigidez en los miembros). La
espasticidad representa la actividad de reflejos incontrolables del LMNs
y es el resultado de que el cerebro perdió el control sobre el sistema
nervioso somático.
Otro ejemplo de reflejos
incontrolables es disreflexia autonómico (AD) - la falta del control del
cerebro sobre el sistema nervioso autonómico. El AD es una condición
grave que puede ocurrir en individuos con SCI en la T6 o arriba. Antes
de la SCI, un estímulo debajo del nivel de la lesión habría señalado el
dolor o la molestia de tales cosas como una vejiga repleta, una
insolación o como unas contracciones de parto. Después de SCI, estas
condiciones pueden causar el AD, cual, si no es tratado inmediatamente,
puede causar apoplejía y potencialmente amenaza con la vida.
TOP