|
OVERVIEW:
SCI ANATOMY & PHYSIOLOGY |
|
|
Translated by Maria Zhukova |
| |
ПРИЛОЖЕНИЕ 1
ОБЗОР АНАТОМИИ И
ФИЗИОЛОГИИ ТРАВМЫ СПИННОГО МОЗГА
Нервная система
человека отвечает за отправление, получение и контроль всех нервных
импульсов или сигналов. Эти электрические или химические сигналы
необходимы для организации всего, что мы делаем – от размышлений над
проблемой до переваривания пищи, игры в футбол, выделения пота, когда
жарко. Анатомически нервная система делится на два основных раздела:
центральная нервная система (ЦНС) и периферическая нервная система
(ПНС). ЦНС, основной процессор, включает в себя головной мозг и
спинной. ПНС состоит из тех частей нервной системы, которые находятся за
пределами головного и спинного мозга, и обеспечивают связь между ЦНС с
органами и конечностями. ПНС отвечает за выполнение команд, отдаваемых
ЦНС и передачу информации от организма и внешнего мира обратно к
головному и спинному мозгу.
Нервная система
имеет два функциональных подразделения: соматическая и вегетативная
нервные системы. Эти системы в основном расположены в пределах ПНС.
Соматическая нервная система участвует в контроле произвольных действий,
таких как, например, постукивание в такт музыке. Вегетативная нервная
система (ВНС) связывает ЦНС с внутренними органами и железами и
участвует в регулировке непроизвольных функция, таких как, например,
сердцебиение. ВНС имеет также два подраздела: симпатическая и
парасимпатическая системы. Симпатическая нервная система мобилизует
энергию и ресурсы в период стресса и пробуждения, а парасимпатическая
консервирует энергию и ресурсы в периоды расслабления.
Возможно, такое
количество подразделов нервной системы несколько осложняет понимание,
особенно с учетом того, что каждый подраздел называется «системой».
Основное, что нужно помнить – нервная система имеет подразделы, исходя
из того, где располагаются нервы (ЦНС и ПНС), и из того, что
они делают (соматическая и вегетативная). Симпатическая и
парасимпатическая системы являются частью ВНС.
Как уже было сказано
ранее, ЦНС состоит из головного и спинного мозга, которые связаны между
собой. Спинной мозг содержит пучки нервов, которые простираются из
головного мозга вниз по спине и служат чем-то вроде кабеля связи,
передавая информацию от головного мозга к остальным частям тела и в
обратном направлении. Спинной мозг заключен в несколько оболочек (когда
в них попадает инфекция, это состояние именуется менингитом). Оболочка,
прилегающая непосредственно к спинному мозгу – мягкая мозговая оболочка
– содержит кровеносные сосуды, обеспечивающие кровоснабжение спинного
мозга. Окружает мягкую мозговую оболочку жидкость, которая называется
спинномозговая жидкость (ликвор), и выполняет функцию подушки для
спинного мозга. Спинномозговая жидкость находится в пространстве,
отгороженным второй мембраной – паутинной (арахноидальной) оболочкой.
Последняя, третья оболочка, плотная и волокнистая, называется твердая
мозговая оболочка.
КОСТНЫЙ ТУННЕЛЬ
Хотя спинной мозг и
является ключевой составляющей нервной системы, он относительно невелик
(около 45 см в длину и шириной с ваш мизинец) и относительно уязвим. В
целях предохранения от повреждений, он расположен внутри костного
туннеля, который называется спинномозговой канал. Двадцать девять
позвонков уложены друг на друга и составляют позвоночник или позвоночный
столб. У каждого из позвонков есть отверстие. Когда они уложены друг на
друга, позвоночное отверстие каждого из них выровнено, так что
формируется позвоночный канал, через который проходит спинной мозг.
Чтобы человек мог сгибать и разгибать спину, каждый позвонок снабжен
своего рода подушкой, которая отделяет его от другого позвонка, в виде
губчатого хрящевого диска, выполняющего функцию амортизатора. Связки
соединяют все позвонки между собой, так чтобы кости позвоночника
оставались в правильном положении и могли скоординировано двигаться.
Vertebra & Vertebral Column (Click on
thumbnails)
|
 |
 |
 |
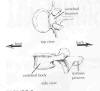
ПОЗВОНОК
У позвоночника
четыре основных отдела. Первые семь позвонков шейного (цервикального)
отдела составляют шею. Следующие 12 позвонков грудного (торакального)
отдела доходят до талии (каждое из 12 ребер соединено с грудным
позвонком со стороны спины). В нижней части спины располагаются пять
поясничных (люмбальных) позвонков. Еще ниже находится крестец, плоская
кость в форме латинской буквы v,
состоящая из пяти сросшихся позвонков, которая крепит позвоночник к тазу
или бедренными костям. В окончании этих четырех основных разделов
находится маленькая кость, копчик, который также состоит из сросшихся
позвонков.
СИСТЕМА КОНТРОЛЯ
В каждом отделе
позвоночника из спинного мозга через отверстия в позвоночнике вправо и
влево к каждой части тела исходят спинномозговые нервы. На каждом уровне
спинномозговые нервы ответвляются по обеим сторонам спинного мозга и
обеспечивают иннервацию (распределение нервов) всего организма.
Всего у человека 31 пара
спинномозговых нервов.
Каждая пара обеспечивает иннервацию левой и правой стороны отдельного
сегмента тела. Как и позвонки, спинномозговые нервы названы
соответственно отделам: 8 шейных (цервикальных) спинномозговых нервов,
12 грудных (торакальных), 5 поясничных (люмбальных), 5 крестцовых
(сакральных) и 1 копчиковый. Поскольку сам спинной мозг короче
позвоночника (заканчивается гораздо выше копчика), у поясничных,
крестцовых и копчиковых спинномозговых нервов есть удлинения, исходящие
из соответствующего уровня позвоночного столба. Эти нервные удлинения
отличаются внешне и носят общее название конский хвост. Поскольку
спинной мозг заканчивается значительно выше копчика, конский хвост
предназначен для того, чтобы достичь нижних сегментов позвоночника.
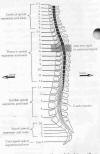
БОКОВАЯ ПРОЕКЦИЯ СПИННОГО МОЗГА В
ПОЗВОНОЧНОМ СТОЛБЕ
Каждый
спинномозговой нерв присоединен к спинному мозгу при помощи дорсальных
(задних) и вентральных (передних) корешков. С каждой стороны, задний
корешок несет сенсорную информацию к ЦНС, а передний корешок несет
двигательную информацию от ЦНС. Передние корешки на выходе из спинного
мозга содержат двигательные волокна (относящиеся к движению); тогда как
задние корешки, входящие в спинной мозг, содержат сенсорные волокна
(относящиеся к чувствительности). Спинномозговые корешки являются
началом ПНС. На каждом уровне, один передний и один задний корешок с
каждой стороны тела соединяются и формируется спинномозговой нерв.
Каждый спинномозговой нерв затем разделяется повторно, подобно веткам
дерева, так что каждая часть тела снабжается нервными окончаниями.
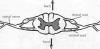
ПОПЕРЕЧНОЕ СЕЧЕНИЕ СПИННОГО МОЗГА
Нервы спинного
мозга, участвующие в контроле движений, называются верхние моторные
нейроны (ВМН), тогда как нервы, исходящие из спинного мозга для
соединения с мышцами, называются нижние моторные нейроны (НМН). Каждый
«нерв» в теле человека является не единичным нервом, а объединяет в себе
множество отдельных сенсорных и моторных нервных клеток или нейронов.
Есть множество различных типов нейронов разной формы и разной структуры.
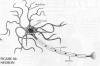
У типичного нейрона
есть три основных составляющих части: тело клетки, дендриты и аксон.
Тело клетки это метаболический или производственный центр нейрона. Оно
отвечает за производство питательных веществ и структур, необходимых
нейрону для функционирования и жизни. Дендриты – это тонкие трубчатые
отростки, радиально исходящие из тела клетки как антенны, которые
являются основными получателями информации от других клеток. Аксон
(также называется нервным волокном) представляют собой длинный единичный
отросток, исходящий из тела клетки. Он передает нервные сигналы от
нервной клетки к отдаленным целям, расположенным в теле человека, как
например, мышцам, органам или другим нервам. Нервные сигналы передаются
от клетки к клетке на стыках, которые называются синапсами.
Большая часть
крупных нейронов содержат специальный изолирующий материал, который
называется миелин, необходимый для максимизации проводимости нервного
сигнала по длинным аксонам. Миелин это изоляция, окружающая аксоны
многих нервов. Эта миелиновая оболочка помогает нервам проводить
импульсы, а также необходима для нормального функционирования. Оболочка
окутывает аксон, чтобы предотвратить утечку сигнала, а также для
увеличения скорости и эффективности, с которыми передается сигнал.
Поскольку миелин белого цвета, спинной мозг выглядит двухцветным при
поперечном срезе. Серое вещество, которое слегка похоже на бабочку,
находится в центре спинного мозга и состоит из групп клеточных тел.
Белое вещество окружает серое и содержит пучки миелинизированных
аксонов. Специальные клетки, называемые дендроциты и Шванновские клетки,
формируют миелин. И те и другие клетки – типы глии. 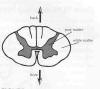
СЕРОЕ И БЕЛОЕ ВЕЩЕСТВО
Другой класс клеток,
относящихся к глие (клей по-гречески), или глиальным клеткам, является
нервными опорными клетками, которые находятся между нейронами и
кровеносными сосудами, снабжающими нервную систему; их больше, чем
нервных клеток примерно в десять раз. Хотя они не производят
электрические сигналы, как нейроны, глиальные клетки обеспечивают важную
механическую опору для нервных клеток, а также выполняя.т ряд других
жизненных функций.
Помимо
предоставления миелина нейронам, глия также поставляет питательные
вещества нервным клеткам, направляет и управляет ростом аксонов,
поддерживает химический баланс в среде, окружающей нейроны, и очищает
дебрис после смерти нейронов или травмы. Основные клетки глии в ПНС –
это Шванновские клетки, а основные клетки в ЦНС – олигодендроциты и
астроциты. Повреждения или травмы самих нервных клеток или клеток глии
может привести к потере функций у человека.
КАК НАЧИНАЕТСЯ
ПАРАЛИЧ
К ТСМ может привести
повреждение позвоночника или самого спинного мозга. Большая часть ТСМ
происходит в случаях, когда травма или повреждение позвоночного столба
вызывает перелом костей или разрыв связок. И то и другое может привести
к смещению костей позвоночника, что в свою очередь может привести к ТСМ.
Смещение костей может привести к гематоме спинного мозга (контузии),
сдавливанию (компрессии), растяжению (вытяжению), или какой-либо их
комбинации.
В редких случаях
травма позвоночного столба приводит к фактическому разрыву или
проникновению (пенетрации) в спинной мозг. Проникающие травмы спинного
мозга чаще всего происходят в случае огнестрельных или ножевых ранений,
который могут также повредить окружающий позвонок. ТСМ также может
возникнуть из-за ишемии, снижения или потери кровоснабжения спинного
мозга. Это происходит в результате травмы, заболевания или каких-либо
хирургических процедур, в частности тех, при которых производится зажим
аорты. К счастью, ТСМ в результате хирургических операций случается
крайне редко.
Поскольку причины
ТСМ исключительно разнообразны, ни одна травма не похожа на другую.
Однако, основа паралича всегда одна: гибель нейронов и разрыв и
демиелинизация аксонов. Благодаря исследованиям, ученые могут описать
патологию (отклонения он нормальной анатомии) и патофизиологию
(нарушения биологических и химических процессов), ответственных за эти
изменения, хотя все же они поняты не до конца.
Во время травмы
нейроны, глия и сосуды крови в области повреждения испытывают начальное
механическое повреждение. После этой «первичной» травмы активизируется
ряд механизмов. Это приводит к дальнейшему повреждению, так называемому
«вторичному», которое, как правило, и является ответственным за
функциональный дефицит, который испытывают пациенты с ТСМ.
Нарастание
вторичного повреждения в значительной степени варьируется в зависимости
от тяжести начальной травмы. Как правило, после травмы умеренной
тяжести, вторичное повреждение начинается через 30 минут кровоизлиянием
или кровотечением в центральном сером веществе спинного мозга. Через
несколько часов, это кровоизлияние распространяется также и на белое
вещество. В течение первых двух часов травмы, в регионе происходит
значительное сокращение кровотока (ишемия). Через шесть часов в области
повреждения виден отек. Отек, кровоизлияние и ишемия приводят к
сниженному снабжению кислородом (гипоксии) в этом регионе спинного
мозга, что приводит к гибели местных тканей (некрозу).
Также примерно два
часа после травмы, свое наступление начинают воспалительные клетки. Эти
клетки иммунной системы защищают нас от заболеваний и инфекций, тем,
что уничтожают вредные бактерии нашего организма и очищают отходы и
дебрис. К четвертому часу, некоторые из этих воспалительных клеток
начинают уничтожать поврежденные клетки спинного мозга.
Все происходящее,
описанное выше, приводит к дальнейшему повреждению спинного мозга. Если
начальная травма тяжелая, процесс вторичного повреждения может начаться
немедленно, и зона повреждения может наполниться погибшими или
некротическими тканями через 48 часов. Однако, клетки иммунной системы
очищают область травмы, удаляя все мертвые ткани. Через несколько недель
после начальной травмы, выжившие нейроны пересекают область повреждения
вдоль по периметру спинного мозга. Хотя эти нейроны интактны, они
повреждены, демиелинизированы и не функционируют.
КЛАССИФИКАЦИЯ
ТРАВМ
Каждая ТСМ не похожа
на другую, и каждая описывается по типу («полная» или «неполная») и
уровню повреждения. В целом, «полная» травма означает отсутствие
произвольных движений или чувствительности ниже уровня повреждения.
Наличие какой-либо чувствительности или произвольных движений
классифицируются как «неполная» травма. Британский невролог, д-р
Франкель, разработал более детальную систему классификации
неврологических функций. Американская Ассоциация Спинальной Травмы (American
Spinal Injury Association или сокращенно ASIA)
значительно уточнили эту шкалу, согласно которой травмы относятся к
группам от «А» (полная травма) до «Е» (восстановление). Международное
Медицинское Общество Параплегии (International Medical Society of
Paraplegia или сокращенно IMSOP)
приняло уточненную шкалу ASIA.
Шкала степени
тяжести спинальной травмы, являющаяся теперь международным стандартом
классификации травмы спинного мозга.
ШКАЛА СТЕПЕНИ ТЯЖЕСТИ ТРАВМЫ СПИННОГО
МОЗГА ASIA
ASIA IMPAIRMENT SCALE
|
Группа |
Тип |
Описание
|
|
A |
Полное |
Нет ни двигательной, ни
чувствительной функции в крестцовых сегментах
S4-S5 |
|
B |
Неполное |
Сохранена чувствительность, но
отсутствует двигательная функция в сегментах ниже
неврологического уровня, включая S4-S5 |
|
C |
Неполное |
Двигательная функция ниже
неврологического уровня сохранена, но более половины ключевых
мышц ниже неврологического уровня имеют силу менее 3 баллов. |
|
D |
Неполное |
Двигательная функция ниже
неврологического уровня сохранена, и, по крайней мере, половина
ключевых мышц ниже неврологического уровня имеют силу 3 балла и
более. |
|
E |
Норма |
Двигательная и чувствительная
функции нормальные |
ASIA и IMSOP
также разработали стандартизированную классификацию для уровней ТСМ.
Согласно этим стандартам неврологический уровень травмы указывается как
«максимально каудальный (нижний) сегмент спинного мозга с нормальной
сенсорной и моторной функцией по обеим сторон тела». Типологически
уровень травмы описывается как «квадриплегия или тетраплегия», что
относится к травме шейного региона, и «параплегия», что относится к
травмам грудного, поясничного или крестцового отделов.
В общем, после ТСМ
нервы выше места повреждения продолжают нормально работать; нервы ниже
повреждены. Следовательно, части тела, которые иннервировались нервами
ниже уровня травмы не функционируют так, как прежде. При этом, некоторые
части тела могут вообще не работать.
Поскольку спинной
мозг соединяет все нервы тела, его травма оказывает влияние на каждую
систему. Помимо воздействия на способности человека двигаться и
чувствовать, ТСМ также может влиять на кожу, дыхание, мочевой пузырь,
кишечник, сексуальную функцию и подсознательно контролируемые явления,
как например, артериальное давление и потение.
Ранее объяснялось,
что нервы спинного мозга, контролирующие движение называются верхними
моторными нейронами (ВМН); нервы, исходящие из спинного мозга и
соединяющиеся с мышцами, называются нижними моторными нейронами (НМН). А
именно, аксоны из тел нервных клеток в головном мозге проходят через
белое вещество спинного мозга для соединения со специальными телами
нервных клеток (моторные нейроны) в сером веществе. Аксоны из этих
моторных нейронов затем исходят из спинного мозга для соединения с
мышцами тела. ВМН, которые исходят из головного мозга, регулируют и
контролируют движение, стимулируемое НМН, нервами, которые исходят из
спинного мозга.
При травме ВМН,
контроль головного мозга нарушается, поскольку сообщение с головным
мозгом прерывается в области ТСМ. Следовательно, реакции НМН происходят
без ограничений или ингибиции, вызывая неограниченные мышечные
сокращения. Эти явления называются «спастичность» или «спастика» и
травмы ВМН приводят к «спастическому параличу». С другой стороны, травмы
НМН приводят к «вялому» параличу, поскольку мышцы конечностей отрезаны
от нервов, которые их снабжают. Недостаточная иннервация приводит к
тому, что мышцы становятся слабыми или вялыми. Мышечные спазмы могут
быть или «переменными» (вызывая подергивания или дрожь) или
«постоянными» (вызывая оцепенелость в конечностях). Любые спастические
явления представляют собой неконтролируемую активность рефлексов НМН и
являются результатом потери головным мозгом контроля над соматической
нервной системой.
Другой пример
неконтролируемых рефлексов это автономная дисрефлексия (АД) – недостаток
контроля головного мозга над автономной нервной системой. АД – это
серьезное нарушение, которое случается у пациентов с ТСМ на уровне Т6 и
выше. До ТСМ, раздражитель ниже уровня травмы просигнализировал бы о
боли или дискомфорте от таких явлений, как полный мочевой пузырь,
солнечный ожог или рабочие сокращения. После ТСМ эти состояния могут
привести к АД, которая, при отсутствии правильного лечения может
привести к инсульту и потенциально угрожает жизни.
TOP
|
| |
| |
|
| |
| |
|
| |
| |
|
|